Плоскостопие - это деформация стопы, при которой происходит понижение (уплощение) ее свода. Чтобы лучше понять природу заболевания, разберем некоторые анатомические особенности стопы. В процессе эволюции она приобрела форму, позволяющую равномерно распределять вес тела. Кости стопы соединены между собой прочными межкостными связками (это волокнистые образования из соединительной ткани, представленные в виде пучка, соединяющего кости) и образуют ее свод, который обеспечивает амортизацию движений при ходьбе и беге. Выпуклые своды ориентированы в продольном и поперечном направлениях. Поэтому стопа взрослого человека в норме опирается на три точки - пяточный бугор, головку 1-ой плюсневой кости и 5-ую плюсневую кость
Выделяют два продольных и один поперечный свод стопы. Внутренняя и наружная арки формируют продольный свод стопы, а передняя - поперечный. В зависимости от их деформации различают продольное и поперечное плоскостопие. При продольном уплощаются наружная и внутренняя арки стопы, увеличивается ее длина, и почти вся площадь подошвы контактирует с полом. При поперечном - уплощается поперечная арка, передний отдел стопы веерообразно расходится и опирается на головки пяти плюсневых костей. У всех детей до 2-х лет продольный свод стопы плоский. Такое состояние специалисты считают физиологическим, ведь костная ткань у малышей мягкая, эластичная. В ней содержится мало минеральных веществ, которые придают костям прочность, да и мышечная система развита недостаточно. Когда дети начинают вставать на ножки (в 7-9 месяцев) и самостоятельно ходить (в 10-12 месяцев), функцию амортизатора берет на себя "жировая подушечка", которая располагается на подошве, под кожей. В 2-3 года кости набирают достаточное количество минеральных веществ, суставные поверхности приобретают нормальные очертания, связки становятся более прочными, а сила мышц позволяет дольше находиться "на ногах". Процесс формирования костей стопы продолжается примерно до 5-6 летнего возраста. Только в этот период можно говорить о наличии или отсутствии плоскостопия у ребенка.
Когда идти к врачу
Пожалуй, все родители понимают, что профилактические осмотры у специалистов - это не прихоть медиков, а необходимая мера. Главное - не пропустить время посещения врача. Осмотр у ортопеда проводится
- на первом месяце жизни, это необходимо для исключения врожденных деформаций и заболеваний скелета, в том числе и врожденного плоскостопия (см. далее)
- в 3-х и в 6-месячном возрасте, когда можно выявить рахит
- в 1 год. Это важный этап в жизни ребенка, когда он самостоятельно сидит, ползает, ходит. В это время врач проверяет правильность естественных изгибов позвоночника, объем движений в суставах
- в 3 года. Ортопед проверяет осанку, походку, измеряет длину конечностей, исследует состояние стоп.
В идеале с этого возраста посещать ортопеда с ребенком надо каждый год - чтобы не упустить развитие плоскостопия. Родителям необходимо быть готовыми к тому, что ортопед (если он сомневается в постановке окончательного диагноза) направит маленького пациента на дополнительный осмотр в консультативно-диагностический центр. Если ребенок ходит в садик, эта проблема снимается сама собой - дошколят в детских учреждениях осматривают достаточно регулярно. А вот если ненаглядное чадо до 1-го класса растет дома, родителям следует помнить о дате медосмотра. Дети, у которых обнаружено плоскостопие, находятся на диспансерном учете у ортопеда и проходят соответствующий курс лечения до 14-15 лет. За это время они проходят курсы физиотерапии, лечебного массажа, направляются на санаторно-курортное лечение, а при необходимости им изготавливается специальная ортопедическая обувь.
Если диагноз подтвердился
Чаще всего у детей встречается продольное плоскостопие. Оно бывает врожденным и приобретенным. Врожденная форма заболевания встречается редко и является следствием внутриутробных пороков развития. Выявляют ее уже в роддоме. В большинстве случаев поражена одна стопа, но иногда поражаются и обе. Эта патология выражена у малышей весьма заметно: выпуклая подошва и "вывернутый" наружу передний отдел стопы. Лечение проводится с первых дней жизни ребенка: деформацию поэтапно исправляют с помощью гипсовых повязок. Если это не помогает, прибегают к хирургическому вмешательству. Что же касается приобретенного продольного плоскостопия, то оно может быть:
- Травматическим. Возникает после переломов костей стопы и голеностопного сустава. Частичное или полное повреждение связок при подобной травме, а также длительное пребывание ребенка в гипсовой повязке, способствуют уплощению сводов стопы.
- Паралитическим. Возникает на почве нарушений центральной или периферической нервной систем (чаще - последствия полиомиелита ).
- Статическим. Это - наиболее распространенная форма патологии. Возникает из-за перегрузок при значительном увеличении массы тела, как правило, при ожирении, эндокринных нарушениях.
- Рахитическим. Возникает при избыточной эластичности связок и ослаблении мышц сводов стопы. Причиной может послужить недостаток витаминов и микроэлементов - при рахите или общем истощении, а также - при врожденной патологии соединительной ткани.
Итак, стопа оказалась деформированной. Что же происходит в организме? Связки посылают "сигналы" нервной системе о неблагополучии на данном "участке". В ответ мышцы получают "указание" вступить в "борьбу" с деформирующими силами - то есть, напрячься, как следует. Но долго выдержать такую нагрузку они не в состоянии, поэтому быстро истощаются, расслабляются и растягиваются. А деформирующая сила продолжает действовать теперь уже на связки. Скоро и в них происходит растяжение (в особенности, если имеется врожденная патология соединительной ткани) так как без поддержки мышц они долго работать не могут. Теперь вся нагрузка ложится на кости. Когда же и они не выдерживают, начинается деформация от сжатия. К этому времени связки окончательно "выбывают" из строя, и деформация вступает в конечную, необратимую фазу. Походка теряет пластичность, плавность. Дети часто жалуются на утомляемость при ходьбе, боль в области голеностопных суставов или голеней, а нередко - в пояснице. Некоторые не могут четко определить, где именно они испытывают дискомфорт или боль, поэтому не жалуются, а просто предпочитают спокойные, менее подвижные игры. Появляется деформация голеностопного сустава (ее еще называют вальгусной или Х-образной), как показано на рисунке
При наличии одного или нескольких таких признаков, необходима консультация врача-ортопеда. Иногда деформация стопы может существовать долгие годы (вплоть до зрелого возраста) никак не проявляя себя. Но рано или поздно ухудшение произойдет, поскольку компенсаторные возможности организма не безграничны. Признаки развития плоскостопия внимательные родители могут заметить уже у 2-3-летнего малыша.
- После непродолжительной ходьбы (30 минут и более) ребенок быстро утомляется, просится на руки или предпочитает передвигаться в коляске.
- Новые ботиночки через 1 - 2 месяца потеряли свою первоначальную форму (например, стоптался внутренний край подошвы или каблучок по внутреннему краю, голенище деформировалось внутрь). В этих случаях необходимо срочно обратиться к врачу-ортопеду.
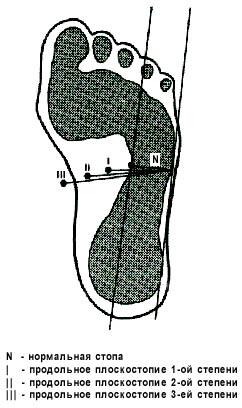
У ребенка 3 лет (но не ранее) можно провести начальную диагностику патологии, используя самый распространенный метод - плантографию (отпечаток стопы). Это несложно сделать и в домашних условиях. На пол кладут чистый лист бумаги, а малыш становится на него обеими ногами. Лучше, чтобы подошвы были влажными, тогда на бумаге останется их четкий отпечаток. Туловище при этом нужно держать прямо, ноги вместе. Контур стоп в таком положении обводится карандашом (рис. 3). Затем перпендикулярно линии контура проводится прямая, пересекающая всю узкую часть стопы. Сравните полученное с рисунком ниже.
Ну а как определить степень плоскостопия у детей по плантограмме, видно на следующем рисунке.
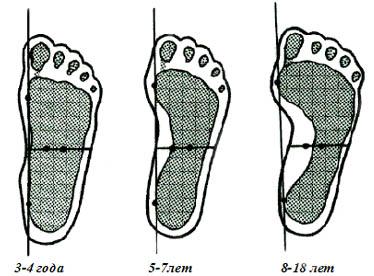
Самая легкая степень деформации - первая. Ну а самая тяжелая и серьезная - третья. Рентгеновский снимок детям в этом возрасте не делается. Во-первых, косточки стопы еще до конца не "созрели", хрящевая ткань на рентгеновском снимке не видна, и оценить истинную высоту продольного свода затруднительно. А во-вторых, этот метод диагностики для ребенка достаточно вреден, поэтому выполняется только при серьезных показаниях и чаще после 9 лет.